Infecciones en Asilos de Ancianos

Inicio | Infecciones en Asilos de Ancianos
Enlaces Rápidos
- ¿De dónde provienen las infecciones en los hogares de ancianos?
- Infecciones comunes en hogares de ancianos
- ¿Por qué tantos residentes de hogares de ancianos desarrollan infecciones?
- Las consecuencias de las infecciones en hogares de ancianos
- Asistencia legal en casos de negligencia en hogares de ancianos
- Testimonios
Si su ser querido ha sufrido complicaciones o fallecimiento a causa de una infección en un hogar de ancianos, la negligencia en el cuidado podría ser la causa. Podemos ayudarle a que usted y su ser querido responsabilicen al hogar de ancianos. Llámenos hoy al (312) 847-4542 para una consulta gratuita.
Los hogares de ancianos tienen el deber legal de proporcionar un entorno seguro, limpio y con atención de calidad. Sin embargo, algunas instalaciones se convierten en focos de enfermedades donde los residentes están constantemente a un solo pinchazo de aguja de contraer una infección peligrosa. Los Centers for Disease Control and Prevention (CDC) estiman que entre uno y tres millones de infecciones graves ocurren anualmente en centros de atención a largo plazo.
¿De dónde provienen las infecciones en asilos de ancianos?
Las infecciones en asilos de ancianos provienen de residentes infectados, visitantes y personal. Cuando un nuevo residente ingresa en un hogar o regresa de una hospitalización, existe el riesgo de que una nueva infección se introduzca en la institución. Los cambios de turno diarios también implican que el personal tenga múltiples oportunidades de contraer gérmenes y propagarlos.
No existe una manera práctica de evitar que todas las infecciones ingresen en estas instituciones. Sin embargo, los hogares de ancianos tienen la obligación de impedir su propagación.
¿Cómo se transmiten las infecciones?
Colonización
Algunas personas son portadoras de infecciones, lo que significa que albergan bacterias infecciosas en la piel o en la nariz sin desarrollar la infección. Esta condición se conoce como colonización.
Los residentes y el personal colonizados pueden transmitir infecciones mediante contacto directo o al tocar un objeto que luego será tocado por otro residente. Este riesgo demuestra por qué la esterilización de instrumentos, el cambio de guantes y el lavado de manos entre pacientes son medidas fundamentales en un programa eficaz de control de infecciones.
Infecciones comunes en hogares de ancianos
Las infecciones más comunes en hogares de ancianos incluyen:
- Infecciones por estafilococo, incluido MRSA
- Infecciones del tracto urinario
- Enterococos resistentes a la vancomicina
- Infecciones bacterianas gramnegativas
- Norovirus
- Influenza
- Infecciones respiratorias
- Infecciones cutáneas
- Sepsis
- Clostridioides difficile
- COVID-19
Infecciones por estafilococo
Las bacterias conocidas como estafilococos pueden causar más de 30 tipos distintos de infecciones en diversas partes del cuerpo. La más común es el Staphylococcus aureus. Estas bacterias pueden provocar las siguientes infecciones:
- Infecciones cutáneas
- Infecciones óseas
- Intoxicación alimentaria
- Neumonía
- Síndrome de shock tóxico
- Infecciones de las cavidades y válvulas cardíacas (endocarditis)
El estafilococo puede transmitirse a través de objetos, manos, toallas y alimentos. Los residentes con mayor riesgo de infecciones por estafilococo suelen presentar las siguientes condiciones:
- Diabetes
- Cáncer
- Enfermedad vascular
- Eccema
- Enfermedad pulmonar
- Otras enfermedades crónicas
- Cirugía reciente
- Hospitalización
- Dispositivos implantados
- Quemaduras
- Insuficiencia renal que requiera diálisis
- Dependencia de catéter, respirador o sonda de alimentación
MRSA
El Staphylococcus aureus resistente a meticilina, conocido como MRSA, es un tipo particularmente peligroso de infección por estafilococo, resistente a la mayoría de los antibióticos. Es una de las infecciones más comunes en hogares de ancianos y puede derivar en otras infecciones graves, como:
- Neumonía
- Sepsis
- Infecciones sanguíneas
El MRSA afecta comúnmente la piel. Sin embargo, en hogares de ancianos puede ingresar al torrente sanguíneo durante cirugías, colocación de catéteres, punciones cutáneas u otros procedimientos invasivos. Los residentes con heridas quirúrgicas, úlceras en los pies, escaras u otras lesiones en la piel son especialmente vulnerables. El MRSA es mortal en aproximadamente el 33 % de los casos y puede requerir diálisis por insuficiencia renal.
Alrededor de un tercio de las personas portan bacterias de estafilococo en la nariz sin desarrollar enfermedad, y entre el 1 y el 2 % porta MRSA sin sufrir infecciones graves. Esta bacteria suele propagarse a través de las manos sin lavar del personal de los hogares de ancianos.
Infecciones del tracto urinario
Los adultos mayores son especialmente vulnerables a las infecciones urinarias debido a los cambios asociados con la edad, como variaciones en el sistema inmunológico y debilitamiento del aparato urinario. Estas son las infecciones más frecuentes en hogares de ancianos, y los adultos con catéteres permanentes presentan el mayor riesgo.
Un catéter permanente es un dispositivo conectado a la vejiga que drena la orina hacia una bolsa. Solo se recomienda clínicamente en circunstancias limitadas. Según la Agency for Healthcare Research and Quality, la incontinencia urinaria no justifica su uso.
No obstante, los hogares de ancianos los utilizan con frecuencia en residentes incontinentes o en aquellos que necesitan asistencia para ir al baño. Debido a la falta de personal, el equipo de atención a menudo no dispone de tiempo suficiente o no está dispuesto a ayudar a los residentes a ir al baño o mantener su higiene.
Aproximadamente el 50 % de los residentes con catéter desarrollan infecciones urinarias asociadas al catéter, conocidas como CAUTI. El riesgo de infección aumenta además por factores como:
- Uso excesivo de antibióticos para tratar bacterias asintomáticas en la orina
- Higiene deficiente de manos por parte del personal
Las infecciones urinarias son especialmente peligrosas en adultos mayores de 65 años. En este grupo, los síntomas suelen ser distintos a los de otros grupos etarios e incluyen delirio, confusión, caídas frecuentes, pérdida de apetito, taquicardia e hipotensión. Sin tratamiento, estas infecciones pueden extenderse a los riñones o causar sepsis.
Enterococos resistentes a la vancomicina
Los enterococos resistentes a la vancomicina son un tipo de bacteria normalmente presente en el tracto urinario femenino y en los intestinos humanos. También pueden encontrarse en el ambiente y provocar infecciones graves resistentes al antibiótico vancomicina.
Estas infecciones pueden causar endocarditis, infecciones urinarias, abdominales, pélvicas y del sistema nervioso central.
Infecciones bacterianas gramnegativas
Las bacterias gramnegativas constituyen una gran categoría de bacterias resistentes a los antibióticos, cuyas membranas celulares protectoras impiden que los glóbulos blancos las eliminen. Estas membranas también son las responsables de que las bacterias gramnegativas sean resistentes a los tratamientos antibióticos.
Las bacterias gramnegativas representan una amenaza significativa para la salud de los residentes de hogares de ancianos porque se propagan entre poblaciones vulnerables con inmunidad reducida. Pueden causar infecciones secundarias peligrosas, como:
- Neumonía
- Inflamación del revestimiento de la cavidad abdominal
- Infecciones urinarias
- Infecciones del torrente sanguíneo
- Infecciones en sitios quirúrgicos
- Meningitis
Enterobacterales resistentes a carbapenémicos
Los enterobacterales resistentes a carbapenémicos son las bacterias gramnegativas más comunes en hogares de ancianos. En 2017 causaron 13.100 infecciones en pacientes hospitalizados, con un estimado de 1.100 muertes. Los antibióticos carbapenémicos se consideran la última línea de defensa frente a infecciones bacterianas.
Los pacientes en hogares de ancianos con mayor riesgo de contraer estas bacterias incluyen:
- Pacientes que requieren respiradores, catéteres urinarios y medicamentos intravenosos
- Pacientes con tratamientos antibióticos prolongados
- Pacientes con sistemas inmunológicos debilitados
Los tipos más conocidos son Escherichia coli (E. coli) y Klebsiella pneumoniae. Estas bacterias se transmiten mediante:
- Contacto con personas infectadas o colonizadas
- Contacto con heces, por ejemplo, a través de manos sin lavar
- Equipos médicos mal esterilizados
Los síntomas de la Klebsiella pneumoniae pueden incluir fiebre, escalofríos, dolor y pérdida de conciencia, generalmente asociados a infecciones en órganos específicos como:
- Neumonía
- Infección urinaria
- Infecciones cutáneas
- Infecciones hepáticas o esplénicas
- Meningitis
- Otras localizaciones
La E. coli puede causar diarrea, cólicos estomacales, náuseas y vómitos. Estos síntomas pueden derivar en deshidratación, desnutrición y sufrimiento intenso. En residentes ancianos, la deshidratación y la desnutrición pueden causar daños orgánicos permanentes o la muerte.
Norovirus
El norovirus es el virus causante de la gastroenteritis viral, conocida como “gripe estomacal”. Los síntomas incluyen náuseas y vómitos intensos, diarrea, dolor abdominal, fiebre, escalofríos, dolor de cabeza, dolores musculares y fatiga.
Es altamente contagioso a través del contacto directo con una persona infectada, consumo de alimentos o líquidos contaminados, contacto con superficies contaminadas y manos sin lavar.
En adultos jóvenes y sanos, suele resolverse sin complicaciones, pero en adultos mayores en hogares de ancianos puede provocar enfermedades prolongadas con deshidratación, desnutrición y pérdida peligrosa de peso.
Influenza
También conocida como gripe, la influenza es una infección común en hogares de ancianos que puede derivar en neumonía, bronquitis y otras infecciones graves de las vías respiratorias inferiores que requieren hospitalización. Es altamente contagiosa, y los brotes en estas instituciones pueden ser explosivos.
La influenza puede causar hospitalización y muerte a cualquier edad, pero los adultos mayores, especialmente los mayores de 75 años, tienen un riesgo más elevado. Además de complicaciones respiratorias, la influenza puede provocar complicaciones cardiovasculares, neurológicas y musculoesqueléticas.
La falta de personal contribuye a su rápida propagación, ya que el personal enfermo a menudo debe seguir trabajando y los pacientes no infectados suelen compartir cuidadores con pacientes infectados. Si a esto se suman la mala higiene de manos y otras deficiencias de control de infecciones, los residentes tienen pocas posibilidades de evitar el contagio.
Infecciones respiratorias
Aproximadamente entre uno y dos de cada 1.000 residentes de hogares de ancianos desarrollan neumonía, con tasas de mortalidad que van del 13 al 41 %. Los residentes con mayor riesgo son:
- Aquellos que reciben terapias intravenosas
- Los que están en hemodiálisis
- Los que han sido hospitalizados más de dos veces en los últimos 90 días
La neumonía en sí no es contagiosa, pero suele ser una infección secundaria causada por otras infecciones comunes en hogares de ancianos que sí son muy contagiosas, como bacterias gramnegativas, influenza y COVID-19.
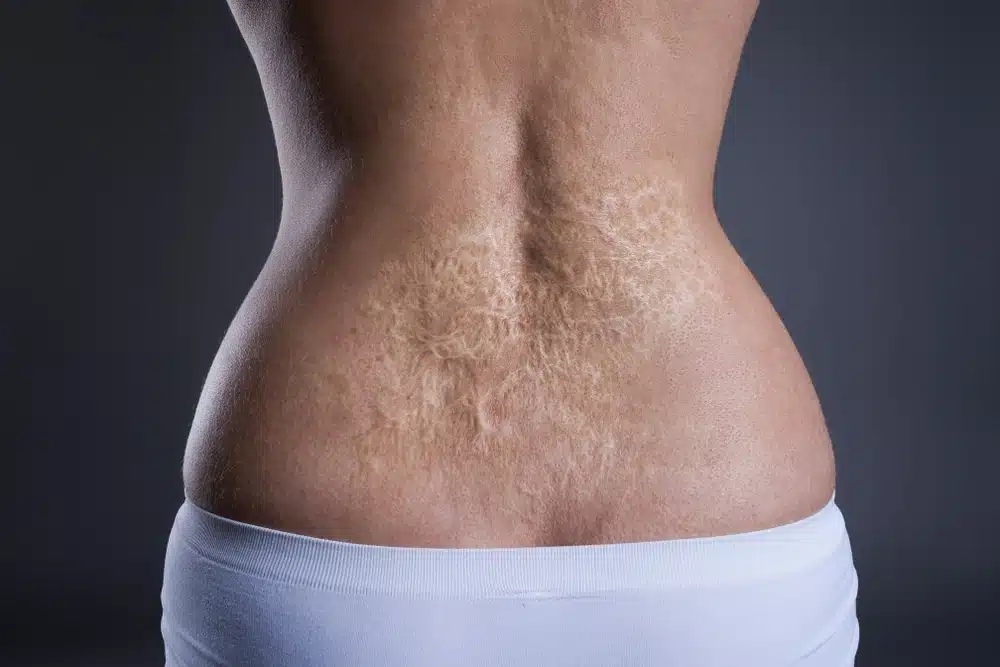
Infecciones cutáneas
Escaras
También conocidas como úlceras por presión, son una de las infecciones cutáneas más comunes en hogares de ancianos y constituyen un signo claro de negligencia. Se producen por presión prolongada en áreas específicas de la piel, especialmente cuando un residente no es mantenido seco ni se le cambia de posición con la frecuencia adecuada.
Son dolorosas, difíciles de tratar y cada vez más propensas a infecciones a medida que avanzan. Los sitios más comunes donde aparecen son:
- Sacro (zona justo encima del coxis)
- Talones
- Parte superior del fémur
- Huesos de la pelvis sobre los que se está sentado
- Parte posterior de la cabeza
- Orejas
- Hombros
- Codos
- Parte interna de las rodillas
- Zonas salientes de los tobillos
Las escaras infectadas pueden penetrar las capas de la piel y provocar infecciones secundarias, como infecciones óseas, sepsis y fascitis necrosante. Mal manejadas, pueden ser mortales.
Úlceras diabéticas
Las personas con diabetes son propensas a una cicatrización deficiente de heridas y con frecuencia desarrollan llagas, conocidas como úlceras, que no logran sanar. Estas aparecen comúnmente en los pies. Pueden infectarse y provocar infecciones cutáneas, además de servir como puerta de entrada a infecciones internas. Aproximadamente entre el 14 % y el 24 % de los pacientes diabéticos con úlceras en los pies requieren amputaciones.
Aunque los pacientes diabéticos pueden estar predispuestos a desarrollar úlceras, esto no significa que la condición sea inevitable. El riesgo disminuye significativamente cuando se aplican medidas como:
- Cuidado adecuado de los pies
- Control apropiado de los niveles de azúcar en sangre
- Uso de calzado que se ajuste correctamente
- Cuidado de la piel para mantener una humedad apropiada
Los hogares de ancianos con escasez de personal suelen descuidar el cuidado de los pies hasta que ya es demasiado tarde y se desarrolla una úlcera irreversible. Los procedimientos deficientes de control de infecciones aumentan el riesgo de que los patógenos ingresen al cuerpo a través de estas heridas, lo cual en muchos hogares se maneja de forma inadecuada.
Piojos corporales
Los piojos corporales, también conocidos como sarna o escabiosis, son ácaros que se introducen en la piel y provocan erupciones, molestias y picazón intensa. Son altamente contagiosos y pueden propagarse fácilmente entre residentes y personal.
El rascado intenso debido a infestaciones no tratadas puede causar infecciones bacterianas en la piel, lo que hace a los adultos mayores especialmente vulnerables a sepsis y otras infecciones graves. La presencia de sarna en residentes de hogares de ancianos es un signo claro de negligencia.
Sepsis
La sepsis es una respuesta extrema del organismo a una infección que conduce a daño grave en los tejidos y falla orgánica. Se produce cuando una infección desencadena una reacción en cadena en el cuerpo. Aunque generalmente tiene origen bacteriano, también puede ser causada por virus y hongos. La mayoría de los casos de sepsis comienzan en los pulmones, el tracto urinario, la piel o el tracto gastrointestinal.
Los Centers for Disease Control and Prevention (CDC) han identificado los siguientes factores de riesgo para la sepsis en residentes de hogares de ancianos:
- Edad de 65 años o más
- Condiciones médicas crónicas, como la diabetes
- Sistema inmunológico debilitado
- Hospitalización reciente
El riesgo aumenta aún más cuando las malas prácticas de control de infecciones en los hogares facilitan la propagación de patógenos. La sepsis es tan grave que representa aproximadamente el 33 % de todas las muertes hospitalarias. Una vez que se instala, puede avanzar con rapidez. Sus signos de advertencia incluyen:
- Taquicardia
- Pulso débil
- Confusión
- Dolor extremo
- Fiebre
- Escalofríos
- Dificultad para respirar
- Piel húmeda o pegajosa
Clostridioides difficile
El C. difficile es una infección común en hospitales y hogares de ancianos que provoca inflamación del colon. Dos tercios de todos los casos ocurren en adultos de 65 años o más, y este grupo representa más del 80 % de las muertes asociadas a esta infección. Se estima que cada año se producen unas 100.000 infecciones nuevas en hogares de ancianos.
El C. difficile es contagioso y puede causar:
- Diarrea
- Fiebre
- Sensibilidad abdominal
- Náuseas y vómitos
- Pérdida de apetito
Muchos residentes de hogares de ancianos ya se encuentran en grupos de alto riesgo nutricional. Cualquier condición que impida una adecuada ingesta de alimentos puede provocar pérdida de peso, desnutrición y deshidratación. Estas complicaciones se agravan cuando la diarrea está presente. Los daños irreversibles y la muerte son consecuencias frecuentes, lo que convierte al C. difficile en una infección grave y potencialmente mortal.
COVID-19
El COVID-19 afectó de manera particularmente severa a los hogares de ancianos. Según el Departamento de Salud de Illinois, el 46 % de todas las muertes por COVID-19 en el estado ocurrieron en estas instituciones.
Desde el inicio de la pandemia se sabía que la población anciana presentaba el mayor riesgo de hospitalización y muerte. Factores como el debilitamiento del sistema inmunológico, la fragilidad y las enfermedades crónicas contribuyen a este riesgo, y la mayoría de los pacientes que requieren atención especializada en hogares padecen una o más de estas condiciones. Los hogares de ancianos conocían estos factores y debieron haberse preparado adecuadamente para proteger a los pacientes.
Un estudio de la Oficina del Inspector General del Departamento de Salud y Servicios Humanos de EE. UU. determinó que los hogares de ancianos no estaban preparados para enfrentar el COVID-19. De más de 1.300 instituciones analizadas, muchas registraron tasas de infección iguales o superiores al 75 % en los períodos de mayor brote y una mortalidad del 20 %.
Algunos trabajadores denunciaron que no se les proporcionó equipo de protección personal adecuado y que, debido a la falta de personal, se vieron obligados a trabajar aun estando enfermos, incluso con COVID-19.
El COVID-19 sigue siendo una amenaza en los hogares de ancianos, y no existen pruebas de que estas instituciones estén hoy mejor preparadas que en 2020.
¿Por qué tantos residentes de hogares de ancianos desarrollan infecciones?
Los residentes de hogares de ancianos son más vulnerables que los adultos jóvenes debido a su avanzada edad, a sus condiciones de salud y a la convivencia cercana con otros adultos igualmente propensos a contraer infecciones. Cuando un residente desarrolla una infección contagiosa, todos los demás quedan en riesgo.
Aunque los hogares de ancianos no siempre pueden controlar qué infecciones ingresan a la institución, no existe justificación para permitir que se propaguen. Los Centers for Medicaid and Medicare Services han establecido procedimientos de control de infecciones, pero Illinois se encuentra entre los peores estados del país en cuanto a infracciones en esta materia.
Las violaciones más comunes a los protocolos de control de infecciones en los hogares de ancianos incluyen:
- No lavarse las manos entre pacientes
- Lavarse las manos demasiado rápido o sin jabón
- No esterilizar los instrumentos entre pacientes
- No cambiarse los guantes u otra ropa protectora desechable entre pacientes
- Prácticas antihigiénicas en la manipulación de alimentos
- Usar los mismos guantes para manipular platos limpios y sucios
- Obligar al personal a trabajar estando enfermo
- Mala higiene, como dejar a los residentes con ropa o ropa de cama sucia o húmeda
- Colocar catéteres a pacientes sin una indicación clínica válida
Según los Centers for Disease Control and Prevention (CDC), los proveedores de salud deben lavarse las manos durante al menos 20 segundos entre pacientes con agua y jabón, o utilizar suficiente desinfectante de manos a base de alcohol como para mantenerlas húmedas el mismo tiempo. También deben asegurarse de lavar todas las áreas de cada mano. El personal no debe tocar nada después de atender a un paciente hasta haberse lavado las manos.
El equipo de protección personal debe utilizarse al atender a pacientes contagiosos y retirarse adecuadamente antes de atender a otros. Incluso si se usaron guantes al tratar a un paciente, el personal de los hogares de ancianos debe lavarse las manos después de quitárselos.
En resumen, un programa eficaz de control de infecciones requiere tiempo, y la mayoría de las deficiencias se relacionan con la falta de personal en los hogares de ancianos. Muchas enfermeras y asistentes son trabajadoras dedicadas, pero su carga laboral imposible las obliga a apresurarse entre pacientes sin disponer del tiempo necesario para cumplir con los procedimientos adecuados de control de infecciones.
Las consecuencias de las infecciones en hogares de ancianos
Cuando un residente desarrolla una infección debido a la negligencia del hogar, no hay razón para creer que la institución tomará las precauciones necesarias para evitar que otros residentes contraigan la misma infección.
Cada residente que desarrolla una infección grave enfrenta un alto riesgo de sufrir una o más de las siguientes consecuencias:
- Fallo orgánico
- Daño tisular permanente
- Infecciones secundarias mortales, incluyendo neumonía y sepsis
- Dolor crónico severo
- Pérdida de un miembro
- Angustia emocional intensa
- Pérdida de la conciencia
- Muerte
Testimonios



Revisado Legalmente por

Leer Bio
Desde 1976, Steve Levin ha ayudado a quienes resultan lesionados debido a la negligencia de otros. Él fue uno de los primeros abogados en los E.E.U.U. en enjuiciar asilos de ancianos por abuso y negligencia. También, ha ayudado a escribir nuevas legislaciones que regulan el funcionamiento de hogares, incluyendo el Illinois Nursing Home Care Act. Adicionalmente, Levin & Perconti ha obtenido los tres más grandes veredictos en casos civiles de negligencia en asilos de anciones de Illinois.
Resultados Destacados
Para una mujer de 85 años que resultó herida en un asilo de ancianos debido a que sus medicamentos fueron mal administrados.
Para la herencia de un hombre de sesenta y siete años que murió de complicaciones relacionadas con una caída.
Para un residente de un asilo de cincuenta y nueve años que desarrollo múltipes y dolorosas úlceras por presión que tomaron cuatro años en sanar.
Asistencia legal en casos de negligencia en hogares de ancianos
Si un hogar de ancianos ha fallado en el cuidado de su familiar mayor, esa persona merece justicia. Podemos presentar una demanda por negligencia en su nombre, y su ser querido podría recibir una compensación económica significativa.
Nuestros galardonados abogados de abuso en hogares de ancianos estuvieron entre los primeros en el país en enfrentarse a estas instituciones en nombre de adultos mayores que, de otro modo, carecían de los medios para defenderse. Nuestros fundadores, Steven Levin y John Perconti, son ampliamente reconocidos en todo el país como pioneros en la litigación contra hogares de ancianos.
Contáctenos hoy mismo para programar una consulta gratuita.

Artículos Relacionados